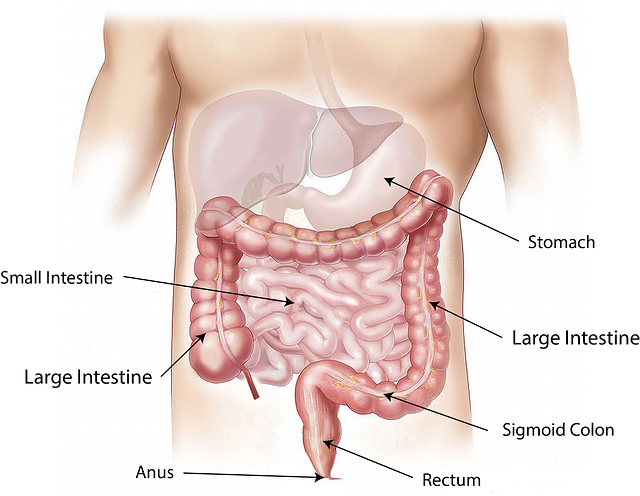
Anuskanker, ook bekend als anale kanker, is een zeldzame vorm van kanker die zich in het anale kanaal of de anus ontwikkelt. Het anale kanaal is het deel van het spijsverteringsstelsel waar de ontlasting uit het rectum het lichaam verlaat. Anuskanker kan zich zowel in het anale slijmvlies (anaal mucosa) als in de huid rond de anus ontwikkelen. Deze vorm van kanker wordt meestal geassocieerd met het humaan papillomavirus (HPV) en kan zowel mannen als vrouwen treffen.
Risico’s
Enkele van de risicofactoren voor anuskanker zijn:
- Humaan papillomavirus (HPV): Infectie met bepaalde typen HPV wordt beschouwd als een belangrijke risicofactor voor anuskanker.
- Seksueel gedrag: Onbeschermde anale seks, frequente seksuele partners en seksueel overdraagbare aandoeningen (soa’s) kunnen het risico op anuskanker verhogen.
- Roken: Roken is geassocieerd met een verhoogd risico op anuskanker.
- Immunosuppressie: Een verzwakt immuunsysteem, bijvoorbeeld als gevolg van HIV/AIDS of immunosuppressieve medicijnen na een orgaantransplantatie, kan het risico op anuskanker verhogen.
- Leeftijd: Het risico op anuskanker neemt toe met de leeftijd, met een piek tussen 60 en 80 jaar.
Symptomen
De symptomen van anuskanker kunnen variëren, maar kunnen zijn:
- Pijn of ongemak in het anale gebied.
- Bloedingen uit de anus.
- Veranderingen in de stoelgang, zoals obstipatie, diarree of veranderingen in de grootte van de ontlasting.
- Jeuk of een branderig gevoel rond de anus.
- Knobbeltje of een massa in de anus.
- Onverklaarbaar gewichtsverlies en vermoeidheid.
Het is belangrijk op te merken dat deze symptomen ook door andere aandoeningen kunnen worden veroorzaakt. Als u symptomen ervaart die u zorgen baren, raadpleeg dan onmiddellijk een arts.
Diagnose
Het stellen van een diagnose van anuskanker vereist een grondige evaluatie door een medische professional. Hier zijn de stappen die doorgaans worden gevolgd bij het diagnosticeren van anuskanker:
- Medische geschiedenis en symptoombeoordeling: Uw arts zal beginnen met het verzamelen van uw medische geschiedenis en het bespreken van uw symptomen. Het is belangrijk om alle symptomen te melden die u ervaart, zoals pijn, bloedingen, veranderingen in de stoelgang, jeuk of knobbeltjes in het anale gebied.
- Fysiek onderzoek: Een grondig lichamelijk onderzoek zal worden uitgevoerd, inclusief een digitaal rectaal onderzoek. Tijdens dit onderzoek zal de arts met een handschoen en glijmiddel een vinger in de anus inbrengen om naar mogelijke afwijkingen te zoeken, zoals tumoren of verdikkingen.
- Anoscopie: Als er aanwijzingen zijn voor mogelijke anuskanker, kan een anoscopie worden uitgevoerd. Tijdens deze procedure gebruikt de arts een speciaal instrument genaamd een anoscoop om het anale kanaal en het onderste deel van het rectum te inspecteren. Dit kan helpen bij het visualiseren van eventuele afwijkingen.
- Biopsie: Als tijdens het onderzoek afwijkingen worden waargenomen, zal de arts meestal een biopsie uitvoeren. Tijdens een biopsie wordt een klein monster van weefsel genomen van het verdachte gebied. Dit weefselmonster wordt vervolgens naar een laboratorium gestuurd voor pathologisch onderzoek. De resultaten van de biopsie zullen bepalen of kanker aanwezig is en, zo ja, welk type kanker het is.
- Beeldvormende onderzoeken: Als kanker wordt bevestigd, kunnen beeldvormende onderzoeken zoals CT-scans, MRI-scans of PET-scans worden uitgevoerd om de omvang van de kanker te beoordelen en te kijken of het zich heeft verspreid naar andere delen van het lichaam.
- Staging: Nadat de diagnose is gesteld, zal de arts het stadium van de kanker bepalen. Het stadium geeft aan hoe ver de kanker zich heeft verspreid en helpt bij het plannen van de behandeling.
Het is belangrijk op te merken dat alleen een gekwalificeerde medische professional een definitieve diagnose van anuskanker kan stellen. Als u symptomen heeft die wijzen op anuskanker of als u zich zorgen maakt over uw gezondheid, dient u onmiddellijk medische hulp te zoeken. Een vroege diagnose is essentieel om de best mogelijke behandeling en prognose te garanderen.
Behandeling
De behandeling van anuskanker hangt af van verschillende factoren, waaronder het stadium van de kanker, de gezondheidstoestand van de patiënt en andere individuele omstandigheden. Over het algemeen omvat de behandeling van anuskanker een combinatie van behandelingsmethoden, waaronder:
- Chirurgie: Chirurgie kan worden gebruikt om de tumor in de anus te verwijderen. Het type operatie kan variëren van een lokale excisie voor kleinere tumoren tot een meer uitgebreide operatie, zoals een abdominoperineale resectie (APR), voor gevorderde gevallen waarbij het rectum en de anus volledig worden verwijderd. Soms wordt een colostomie aangelegd om de ontlasting uit het lichaam om te leiden.
- Bestraling (radiotherapie): Bestraling maakt gebruik van hoogenergetische straling om kankercellen te doden of hun groei te vertragen. Het kan vóór de operatie (neoadjuvante radiotherapie) worden gegeven om de tumor te verkleinen of na de operatie (adjuvante radiotherapie) om eventuele resterende kankercellen te vernietigen.
- Chemotherapie: Chemotherapie maakt gebruik van medicijnen om kankercellen te doden of hun groei te vertragen. Het wordt soms in combinatie met bestraling gebruikt om de effectiviteit van de behandeling te vergroten (chemoradiotherapie).
- Immunotherapie: In sommige gevallen kan immunotherapie worden overwogen, vooral als de kanker is geassocieerd met een HPV-infectie. Immunotherapie stimuleert het immuunsysteem van het lichaam om kankercellen aan te vallen.
- Gerichte therapie: Gerichte therapieën zijn medicijnen die specifiek zijn ontworpen om de groei van kankercellen te remmen. Ze kunnen worden gebruikt bij sommige gevallen van anuskanker, vooral als ze positief testen op bepaalde genetische mutaties.
- Klinische proeven: Patiënten met anuskanker kunnen in aanmerking komen voor deelname aan klinische proeven waarin nieuwe behandelingen worden getest.
De keuze van de behandeling hangt af van de specifieke kenmerken van de kanker en moet worden besproken met een team van medische professionals, waaronder chirurgen, oncologen en stralingsoncologen. Het is belangrijk om een behandelplan op maat te maken dat het beste past bij de individuele situatie van de patiënt.
Vroege detectie en behandeling van anuskanker zijn cruciaal voor een succesvolle uitkomst. Regelmatige opvolging en samenwerking met een medisch team zijn essentieel om de voortgang van de behandeling te volgen en eventuele bijwerkingen te beheren.
Preventie
Het voorkomen van anuskanker omvat verschillende strategieën en maatregelen, waarvan sommige gericht zijn op het verminderen van risicofactoren en andere op vroege detectie. Hier zijn enkele belangrijke manieren om anuskanker te helpen voorkomen:
- Vaccinatie tegen HPV: Het humaan papillomavirus (HPV) is een belangrijke risicofactor voor de ontwikkeling van anuskanker. Het HPV-vaccin is beschikbaar en kan bescherming bieden tegen specifieke typen HPV die gerelateerd zijn aan anuskanker. Het vaccin is het meest effectief wanneer het wordt toegediend op jonge leeftijd, meestal tijdens de adolescentie, maar het kan ook gunstig zijn voor volwassenen.
- Veilig vrijen: Het gebruik van condooms tijdens seks kan het risico op het verspreiden van HPV en andere seksueel overdraagbare aandoeningen verminderen. Beperken van het aantal seksuele partners kan ook het risico op HPV en andere infecties verminderen.
- Stoppen met roken: Roken is geassocieerd met een verhoogd risico op anuskanker. Stoppen met roken kan de algehele gezondheid verbeteren en het risico op vele vormen van kanker verminderen.
- Anale hygiëne: Zorg voor goede anale hygiëne om irritatie en infecties te voorkomen. Vermijd het gebruik van harde toiletpapier of ruwe reinigingsmethoden. Het reinigen met zachte doekjes of het gebruik van een bidet kan helpen.
- Regelmatige controle: Mensen die een verhoogd risico lopen op anuskanker, zoals mensen met HIV/AIDS of een verminderde immuunfunctie, moeten regelmatig worden gecontroleerd door een zorgverlener. Dit kan het vroegtijdig opsporen van veranderingen in het anale gebied vergemakkelijken.
- HPV-screening: In sommige gevallen kan HPV-screening worden overwogen, vooral bij mensen met een verhoogd risico. Dit kan helpen bij het opsporen van HPV-infecties die mogelijk anuskanker kunnen veroorzaken.
- Gezonde levensstijl: Een algemene gezonde levensstijl, waaronder een uitgebalanceerd dieet, regelmatige lichaamsbeweging en het beperken van alcoholgebruik, kan bijdragen aan een verlaagd risico op kanker in het algemeen.
Het is belangrijk om te onthouden dat preventie geen absolute garantie is, maar het kan het risico op anuskanker aanzienlijk verminderen. Als u zich zorgen maakt over uw risico op anuskanker, raadpleeg dan uw zorgverlener. Zij kunnen u begeleiden bij preventieve maatregelen en screenings die specifiek zijn voor uw situatie. Het regelmatig bijwonen van medische controles en het volgen van aanbevolen screeningsrichtlijnen zijn essentiële stappen voor vroege detectie en behandeling van kanker.
Prognose
De prognose voor anuskanker varieert sterk afhankelijk van verschillende factoren, waaronder het stadium van de kanker op het moment van diagnose, de behandeling die wordt gegeven, de algemene gezondheidstoestand van de patiënt en de respons op de behandeling. Over het algemeen geldt dat vroege diagnose en behandeling de prognose aanzienlijk kunnen verbeteren.
Hier zijn enkele algemene overwegingen met betrekking tot de prognose van anuskanker:
- Stadium van de kanker: Het stadium van anuskanker is een belangrijke factor die de prognose beïnvloedt. Bij vroege stadia van de ziekte, wanneer de kanker beperkt is tot het anale weefsel of de nabijgelegen lymfeklieren, zijn de kansen op genezing doorgaans gunstiger dan bij gevorderde stadia waarbij de kanker zich heeft verspreid naar andere organen.
- Behandeling: De keuze van de behandeling en hoe effectief deze is, spelen een cruciale rol bij de prognose. De meest voorkomende behandelingen voor anuskanker omvatten chirurgie, bestraling (radiotherapie), chemotherapie, immunotherapie en gerichte therapie. Soms worden combinaties van deze behandelingen gebruikt. De respons op de behandeling kan variëren, en sommige patiënten kunnen volledig herstellen, terwijl anderen een langer behandeltraject nodig hebben.
- HPV-status: De aanwezigheid van het humaan papillomavirus (HPV) in de kankerweefsels kan van invloed zijn op de prognose. Sommige anuskankers zijn HPV-positief, terwijl andere dat niet zijn. HPV-positieve anuskanker vertoont vaak een betere respons op behandeling dan HPV-negatieve gevallen.
- Algemene gezondheid: De algemene gezondheidstoestand van de patiënt, inclusief eventuele onderliggende medische aandoeningen, kan van invloed zijn op de prognose en het vermogen om behandelingen te verdragen.
- Opvolging en nazorg: Regelmatige follow-up en nazorg zijn belangrijk om eventuele terugkerende kanker of complicaties op te sporen en te behandelen.
Het is essentieel voor patiënten met anuskanker om openlijk te communiceren met hun medische team en alle aanbevolen behandelingen en follow-upafspraken nauwgezet op te volgen. Over het algemeen geldt dat hoe eerder anuskanker wordt gediagnosticeerd en behandeld, hoe beter de kansen op een succesvolle behandeling en herstel.
De prognose van anuskanker kan variëren van persoon tot persoon, dus het is belangrijk om individuele gevallen te bespreken met een oncologisch specialist die een specifieke inschatting kan geven op basis van de unieke omstandigheden van de patiënt.